�t�H���[���̐S�s�S���҂ɐS�G�R�[���˗�����^�C�~���O�ƕ����G�R�[�̊��p�@�@
�ɉ���ȁE�z���
�ɉꊲ��
663-8245�@���{�s����H��3-9
�T�}���[
�v���C�}���E�P�A��ɂ́A�a������S�s�S���^�����ƁA������x������M�����b�v�T�E���h�ƗL�ӂȐS�G�������o����f�@�\�͂��K�v�ł���B�S�s�S�̌�������x��]���ł���S�G�R�[���������g�Ŕ��肷��K�v�͂Ȃ����A����̐����𗝉��ł���m�����K�v�ł���B�a�f�A�g�Ƃ��āA�S�G�R�[�}�ȊO�̏����܂߂āA�I�m�Ȑf�f�ƃA�h�o�C�X�����Ă�������̏z�����������Ƃ���ł���B�Q�O�O�V�N���݂ɂ����鍶�����k�s�S�̎��ÑI���Ƃ��āA���Ւf�܂�ACE�Ւf�܂����邱�Ƃ𗝉�����K�v�����邪�A�����͐��オ���ׂ��ł���B
�v���C�}���E�P�A��̐S���f�f
�S�����̐f�f�́A�a���i��Öʐځj�A�g�̐f�@�ɉ����ċ��������A�S�d�}�A��ʍ̌��A�ɂđ����I�ɍs���B��̐f�f���@�ł͔���ł��Ȃ��Ă��A�g�ݍ��킹�邱�Ƃɂ��A������x�A�f�f�̕����Â����\�ł���B�K�����Ȃ���Ȃ�Ȃ��m�����ǂ�ǂ����Ă��钆�A�S�G�R�[�}�͏z�����̐f�f���@�ł���A�v���C�}���E�P�A�オ���g�Ŕ��肷��K�v�͂Ȃ��B
�S�s�S�̐f�f�Ǝ���
�v���C�}���E�P�A��ɂ́A�nj̐S�s�S�iNYHA3-4�x�j��f�f����A�܂�A�Ǐ�S�s�S���^���A�M�����b�v���ȂǐS�s�S���������鏊�������o����\�͂��K�v�ł���B
�S�s�S�͈�̎������ł͂Ȃ��B�S�s�S�̑��ݐf�f�ɂ́A�����������ł����x���悢���A�����f�f�ɂ͂Ȃ��Ȃ�����Ȃ��B�S�G�R�[�}��p���Ă�����ł��Ȃ�������邪�A�S�G�R�[�}���g��Ȃ���A�����f�f�͕s�\�ł���B
�����A���ÁA���A�܂̈�ʎ��Ö@�ɂ��ẮA�v���C�}���E�P�A�㎩�g�����s���Ȃ���Ȃ�Ȃ��B�����āA�����ǁA�b��B�@�\���i�ǁA�t�@�\�������̐S���ȊO�̐S�s�S�������q�肵�A�K�X��������\�͂��v�������B�������k�s�S�ɂ��S�s�S��ɑ��Ẵ�-�Ւf���Â�ACE�Ւf���ɂ��ẮA�o��������t���g���Ǐ�̉��P��̊��ł��邭�炢�ɗL���ł��邪�A�v���C�}���E�P�A�㎩�g�����s����K�v�͂Ȃ��B
���オ�s���S�s�S���ÂƂ��āA�����ʎ��Â����邱�Ƃ�F�����ׂ��ł���B�Ⴆ�A���}�a�ςɂ�鋕�����S�����Ȃ�A���������P������@�A�܂�PCI�i�o��I���NJg���p�j��哮��-�������o�C�p�X��p���K�v�ƂȂ�B�S�s�S�����������哮���ً���ǂł́A���ȓI���Â͂قƂ�NJ��҂ł����A�ْu�����Ƃ�ׂ����Âł���B�t�s�S�ł͓��͂ɂ�鐅���Ǘ����A���S�ɍ����������쐫�S�[�ד��ł͐S�[���k�@�\�����ׂ��d�C�I���ד����ŏ��ɍs���ׂ��S�s�S�̎��Âł���B�܂��A������[���u���b�N�ɂ��S�s�S�ł́A�K�ȃy�[�X���[�J��}�����邱�Ƃ��ŏ��̎��Âł���B
�z�펾���ɂ�����v���C�}���E�P�A��̎���͈͊O
���肷��v���C�}���E�P�A�オ�t�H���[���Ă��悢���A�s��ł���A�g���^�S�؏ǂɑ������Ւf�����ẤA�h�v���S�G�R�[�}�������Ȃ��{�݂ł͍s����ׂ��ł͂Ȃ��B���S�ǂ������^���Ă���ɂ�������炸�A�ڗp�̃j�g���O���Z�����݂̂ɂ��t�H���[��A�����m�ɂ��Ȃ��ŁA�S�s�S�̐f�f�ł̃t�H���[�͌��ɐT�ނׂ��ł���B�哮���ً���ǂ⍶�����o�H����ɑ���A���������~�������܂�^�����׃e�X�g�͋֊��ł���B�L�ӂȐS�G���������A�S�s�S�̂����A���������ŐS�g��̂����ł͐S�G�R�[�������K�v�ł���B
�Ǐ�̌y���ٖ��ǂɂ����ẮA�S�g���t���̐i�s��]�����邽�߂ɐS�G�R�[�}���܂ߕٖ��ǂ�]���ł���z�����ւ̒���I�ȃR���T���g���K�v�ł���B���̏ꍇ�A�v���C�}���E�P�A��̖����͍ې��S�������̗\�h�����҂ɗ��������邱�Ƃł���B
�S�����f�f�ɂ�����S�G�R�[�}�̖���
�f�w�S�G�R�[�́A�e�ق̏�ԁA�S�ؔ���A�S�[�E�S���ւ̗e��/�����ׂ̒��x��ł���B�J���[�h�v���@�ɂ��ٖ��ǂ̒��/�萫�]�����\�ł���B�܂��A�O��ًt��(TR)��哮���ق�ʉ߂���ō�������A���g�h�v���@�ɂđ��肷�邱�Ƃɂ��E������哮���\�����Ԃ̈��r���𐄒�ł���B�܂����������g�`��A/E����p���X�h�v���@�ɂđ��肷�邱�Ƃɂ�荶�[��������ł���B���̂悤�ɁA�Q�O�O�V�N���݂̏z�����ɂƂ��āA���ɕa���A�f�@�A�S�d�}�A���������̗L�p���ƌ��E���悭�������Ă���ΐS�G�R�[�}�͏z��f�f�w�ɂ���߂Ċ�^����B
���������Q�����肦��B�S���E�S�[�̊g�傪�Ȃ��G�������悳��Ȃ��̂ɃJ���[�h�v���@�ł͋t����悷�鑽���̍���҂ɑ��āA�z��̒m���ɖR������t���S�G�R�[�}�̃��|�[�g�����āA�u���ׂĂ̕قɋt��������̂Ŏ�p���K�v��������Ȃ��v�Ɛ������A���҂�s���ɂ�����̂͂ǂ����낤���H����͐V������@�����o�����a�C�Ƃ�����B�J���[�h�v���S�G�R�[�}���Ȃ�����ɐ��܂�Ă���A�S���͐���Ƃ���V����S�����Ă����͂��ł���B
�S�s�S��ɑ���S�G�R�[�}�̗L�p��
�f�w�S�G�R�[�}�ō������k�s�S�̗L����A�ǂ̐S�o�ɕ��ׂ��������Ă��邩�A����ѕق̏�Ԃf���A�t���J���[�V�O�i���̍L���肩��ٖ��ǂ̔���ʂ��邱�Ƃɂ��S�s�S�̌����������ނː���ł���BTR�̗�����A/E�䂩��S�s�S�̒��x�f�ł���
�������A�S�G�R�[�}�̏����̗Տ��I�Ӗ��𗝉����邽�߂ɂ́A�S�s�S������������e�����̎��R����m���Ă����K�v������B�Ⴆ�A�S�s�S�̌�����哮���ٕ��s�S�ǂ�A�m�X�ٕ��s�S�ǂɋ��߂��Ƃ��A�����ٖ��ǂ̌����̍l�@��A�}���Ɩ����ł͐S�s�S�����������̍����a���قȂ�Ƃ����m�����K�v�Ȃ̂ł���B
�f�w�S�G�R�[�}�ō������k�ቺ������A�h�v���@��A/E<1����TR��3m/sec�ȏ�Ȃ獶�S�s�S�ɂȂ��Ă���\���������B���Âɂ��ቺ���Ă��������lj^�������܂���P�ł��Ȃ��Ƃ��A�Ǐ��P���AA/E�䂪�㏸���Ă��邱�ƂŎ��Âɔ������Ă��邱�Ƃ�ł���B
�}�P�ł͊g���^�S�؏ǂɂ��S�s�S�̂W�T�Βj���ł���B�S�s�S�̉��P�ɔ����A�����lj^���̉��P�͂����y�x�ł����������������g�`�̕ω��͌����ł������B�S�s�S�̋Ɋ��ł́AA/E<0.5�ƋU���퉻�������Ă������A�S�s�S�̉��P�ɂƂ��Ȃ��AA�g�̏㏸���݂�ꂽ�B�S�s�S�����S�ɏ������������A�����lj^���͂і����ɒቺ���Ă�����A/E>1��A�g�������g����Q�������Ă����B
�哮���ً���ǁiAS�j�ł͑哮���ق�ʉ߂��闬�������I�ɑ��肷�邱�Ƃ�AS�̐i�W�𐄒�ł���B������A/E��ATR�̗�������������I�Ɍo�ߊώ@���邱�Ƃɂ�苷��̐i�W��f�f�ł���B
�����G�R�[�v���[�u�̐S���f�f�ւ̉��p
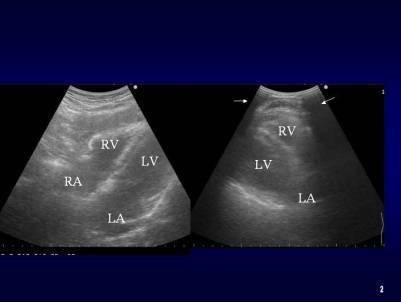
�ėp�̕����G�R�[�p�v���[�u�ł��S�����ώ@���邱�Ƃ��ł���B�Z���Ƃ��ẮA�R���x�b�N�X�^�C�v�ł���̂ňꕔ�]���ɂ��A�[�`�t�@�N�g���݂��邱�ƁA���A���^�C�������������Ƃł���i�}�Q�j�B
�������A�ړI�����߂Ď{�s����悢�B���x�̍����lj^����Q�A��ʂ̐S�X���A�����ȉE���g��ɂ�鍶���̈��r�ɂ��ẮA����v���C�}���E�P�A��ɂȂ�\��̓��Ȍ��C��͎��g�Ŕ��f�ł���Ζ]�܂����B�����G�R�[�p�v���[�u��p���āA���̂R��ł���A�S�s�S�^���̗�ɑ��ċ~�}�̏ŁA����߂ėL�p�ȏ��邱�Ƃ��ł���B
�ȉ��Ǘ��掦���ĐS�G�R�[�}�̖������l���Ă݂悤�B
�Ǘ�@�P
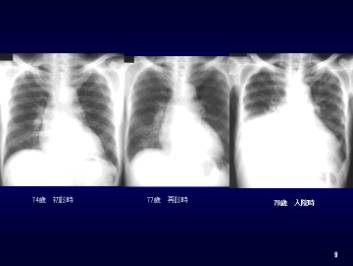
���@��P�N�O�i�V�R�j��菙�X�ɘJ�쎞�̑��ꂵ���������A�ŋ߂ł͕��n�ł���l�ƈꏏ�ɕ����Ȃ��Ȃ����B�������̊������͂Ȃ��B���@��苹�������g�Q���ŐS���̊g�傪�݂�ꂽ�̂œ��N���j�b�N�ɏЉ�ꂽ(�}�R)�B
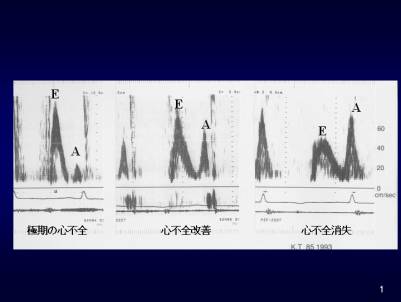
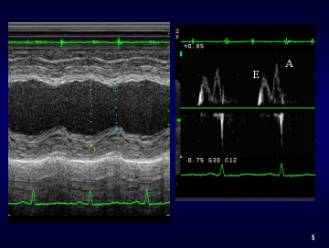
�f�@�����ł�HR100/��reg�A������150/80mmHg�@����Ö��̓{���͂Ȃ��A�S�G���͂Ȃ���S3�M�����b�v�����悳�ꂽ�B�x���͐���ŁA�̑��͐G�m���ꂸ�A�����̕�����Ȃ������B�S�G�R�[�}�ł́A�����͊g�����A�lj^�����і����ɒቺ���AA/E<1�@�ł������i�}�S�j�B�g���^�S�؏ǂɂ��S�s�S�Ƃ��ď��ʂ����Ւf�����Â��J�n�����B�Q�����ڂ��炢����Ǐ���P�A�����̏k���AA/E>1�ƍ��������g�`�̉��P���݂�ꂽ�i�}�T�j�BTR�͍ŏ��R��/sec�ł��������A���ÂQ������ł͂��̃V�O�i�����Ƃ炦�邱�Ƃ��ł��Ȃ��Ȃ����B
�Ǘ�Q�@
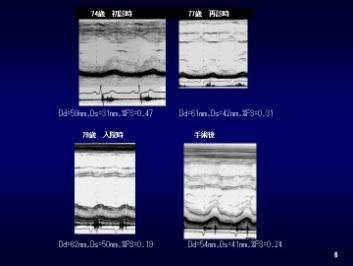
70�����S�G�����w�E���������Ǐ�̂��ߕ��u���Ă����B74�Ύ��������p�̍ہA�哮���ً���ǂ̐f�f�����B�哮���ق�ʉ߂��錌������3.5m/sec��A/E>1�ł������i�}6-8�j�B77������Ԃɋ����P���o�����n�߁A�哮���ق�ʉ߂��錌������5m/sec�Ƒ������AA/E<1�Ƌt�]�������ߎ�p�������߂�ꂽ�����ۂ��Ă���(�}6-8)�B�V�X�Ύ��A�}���ɐS�s�S���i�s���A�N���ċz�ƂȂ������ߑ������@�ƂȂ����i�}�X�j�B
�S�g��Ԃ͕s�ǂŁA���� 110/70mmHg�A���� 84/��reg�A���z�Ö��̊g�����݂�ꂽ�B�S�땔�ɇV���悵�A3LSB�ŗ����z���ɕ��U���郌�o�C��3/6�x�̎��k���G���悵���B��S���o�ʂɂ�������炸�哮���ق�ʉ߂��錌������5m/sec��A/E��0.5�ł������i�}6-8�j�B���ً}�̑哮���ْu���p���{�s�����P������ł́A�����lj^���͉��P��A/E>1�ƂȂ����B
�Ǘ�ɑ���R�����g
�Ǘ�P�ł́A���댯���q�̂Ȃ������ŁA�S�d�}�ł��S�؍[�ǃp�^�[���ł͂Ȃ��A�����̂і����̕lj^���ቺ��悵�Ă����̂Ŋg�����S�؏ǂ��ł��^��ꂽ�BA/E<1��TR3m/sec�ł��邱�Ƃ�荶�[�����㏸�������ʁA�x���������㏸���Ă���Ɣ��f�ł���B���Ւf�����Â��J�n�P������ł́A�^���\�͉͂��P�����B�����lj^���ɂ͕ω����Ȃ��������AA/E>1�ƂȂ�A�Q������ł͍����lj^�������P���Ă����B
�S�s�S�����������g���^�S�؏ǂɑ������Ւf�����Â����邽�߂ɂ́A���������g�`�̃h�v���f�[�^�͕K�v�ł���A�Ǐs����ł���Ί�{�I�ɂ͏z����オ���Â��ׂ��ł���B
�Ǘ�Q�ł͐S�s�S�Ǐi�s���Ă��邱�Ƃ͕a�����画�f�ł���B�������A�S�G�R�[�}��p���Ȃ��ŁA�{�ႪAS�̎��R���Ƃ��Ăǂ̂�����ł���̂��͔��肵�Â炢�B����҂�AS�ł́A���i�s���邱�Ƃ������B�ǏȂ��Ƃ��A�N�ɂP�x�̓h�v�����܂ސS�G�R�[�}�ł̌o�ߊώ@���K�v�ł���B
�v���C�}���E�P�A��ɂ́A����I�ɐ���Ɍ��������Ă��炤���ƁAAS�����x�ł������ł���p�Ƃ����I�������邱�ƁA�֊��ł���j�g���O���Z������ACE�j�Q�܂��g��Ȃ��Ƃ����\�͂��v�������B���̍ہA�h�v���ɂ�闬������݂̂ł͂Ȃ��A�Ǐ�⋹�������A�S�d�}�̕ω����܂߁AAS���ǂ̒��x�i��ł��āAAS�̎��R���̂Ȃ��łǂ̂�����Ȃ̂���ł������̈�t���m�ۂ��Ă����K�v������B
�}�̐���
�}�P
�S�s�S�Ɋ��A���P���A�������ł`�^�d��̕ω��������ł���
�}�Q
�]�����͂������S�|������A�l�o�����ꂢ�ɕ`�o�ł���B�ʏ�̕��ʂ���ł͘]���ɂ��A�[�`�t�@�N�g�i���j���݂��邪�A�����ނːS���̊ώ@�͉\�ł���
�i�k�u�F�����A�k�`�F���[�A�q�`�F�E�[�A�q�u�F�E���j
�}�R
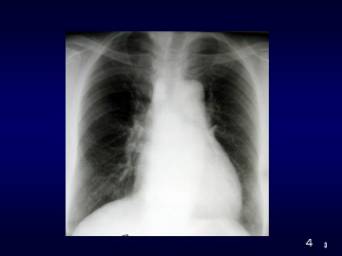
���������ŐS�g�������
�}�S�@�S�s�S���̍���M���[�h�ƍ��������g�`
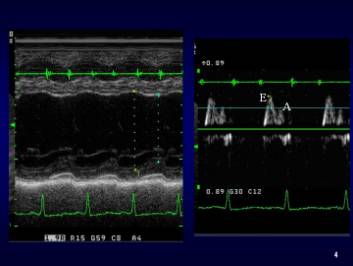
�}�T�@�S�s�S���P���̍���M���[�h�ƍ��������g�`
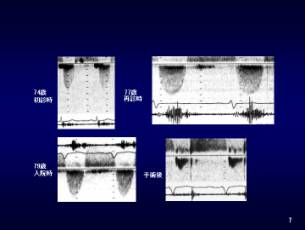
�}�U�@�V�S�A�V�V�A�V�X�A�p��̍����lj^��
�}�V�@�V�S�A�V�V�A�V�X�A�p��̑哮���ق�ʉ߂��錌�����x
�}�W�@�V�S�A�V�V�A�V�X�A�p��̍��������g�`
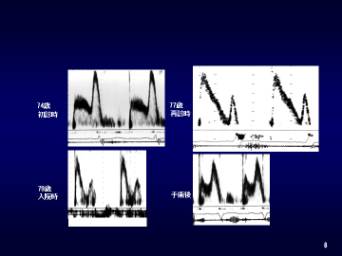
�}9�@�V�S�A�V�V�A�V�X�̋��������g�Q��