実臨床における心電図診断の意味
−あなたは病歴と診察から検査前確率を上昇させられますか?−
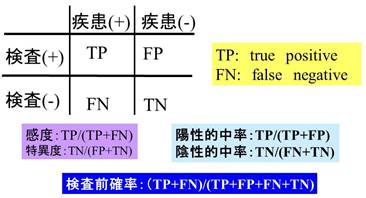
感度・特異度の話をすると、みなさんは学生時代の国家試験のためのものと思い出すかもしれない。しかし、実臨床において、我々は、無意識下に検査前確率も含めて、それらを考慮して診療している。
ある検査が特定の疾患にどの程度有用であるかを判断するためには、その疾患であった患者さん100人に対してその検査でどれくらい正しく判定できたかを知ることが必要である。これは医学的には感度と呼ばれる。しかし、感度が高ければ、診断率は上昇するであろうか?その疾患を有さない100人に同じ検査を施行し、どれだけ異常なしと判定できたかかの情報が必要である。これを特異度という。
実臨床では、ある患者を前にして、その検査が陽性(陰性)なら、疑っている疾患をどの程度診断(除外)できるのかというプロセスである。これは陰性(陽性)的中率といわれる。
前回の第40回循環器研究会のサマリーでは、心筋梗塞の診断に対する心電図の有用性が記載されてあった。しかし、今回の研究会の総括として、私は、「非専門医は心電図をあまり細かく読める必要はない」としたい。
不安定狭心症に対する心電図の感度と特異度をおのおの75%と80%と仮定する。検査前確率が50%にできるなら、陽性的中率は75/95(79%)、陰性的中率は80/105(76%)と高値であり、心電図は診断に有用である。

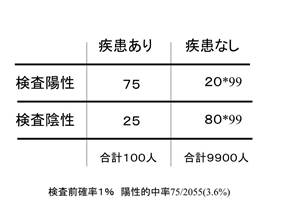
しかし、検査前確率を1%にしかできなければ、陽性的中率は3.6%にすぎない。
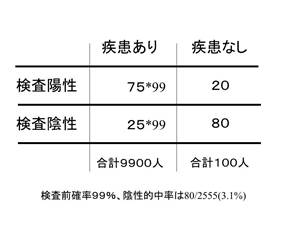
また、検査前確率が99%なら陰性的中率は3.1%にすぎない。
つまり、検査前確率をある程度あげることができれば、心電図をはじめとした種々の検査は有用であるが、検査前確率をあげられない医師にとっては検査の有用性はきわめて少ない。
自動診断装置で、心電図が異常とされたためすぐに後方病院に転送したり、正常とされたため帰宅させたりすることは慎むべきである。心電図の読影は、病歴や診察所見とともに考えなければ意味のない検査となるということを強調したい。
今回の講演では、循環器診療の診断の順序を具体的に示し、その中で上記の感度、特異度、検査前確率をどのように考えているかの具体的事例を示した。診断学のなかでの、病歴や診察所見がいかに有用であるかを実感していただいたら幸いである。