少子化解消のためにするべき事をしないで、少子化に便乗して進められる「不妊症」支援と「不育症」支援
9月30日と11月7日、11月15日の読売新聞は、少子化対策として実施される、「不妊症対策」、「不育症対策」について、次の様に報じていました。
---------------------------------------------------------------------------------------
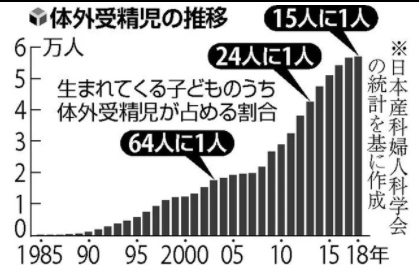
15人に1人「体外受精児」…18年、5万6979人で過去最多
2020/09/30 09:51 読売
グラフ(1)2020/09/30 09:51 読売
説明図 2020/09/30 09:51 読売
2018年に国内で行われた体外受精で生まれた子どもが5万6979人となり、前年に続いて過去最多を更新したことが日本産科婦人科学会のまとめでわかった。15人に1人が体外受精で生まれたことになる。国内で初めて体外受精児が誕生した1983年以降、累計で約65万人となり、60万人を突破した。
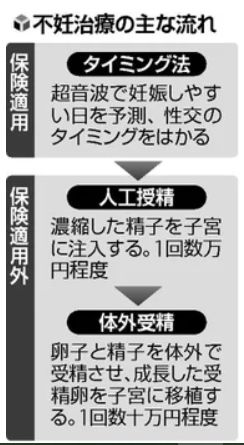
体外受精は不妊治療の一つで、妻の卵子と夫の精子を体外で受精させ、妻の子宮に戻す。晩婚化などで妊娠を考える年齢が上がり、不妊に悩む夫婦が増えていることから、治療件数も増加し、45万4893件と過去最多となった。
体外受精は公的医療保険の対象外で、1回数十万円かかる。国の助成制度はあるが、自己負担も高額となるため、治療を始める時期が遅れたり、あきらめたりする夫婦も多い。菅首相は少子化対策として不妊治療の保険適用を掲げ、厚生労働省が検討を進めている。
15年前の1万7400人から3倍強
生まれた子どもの15人に1人が体外受精児であることが、日本産科婦人科学会(日産婦)のまとめでわかった。出生数は、15年前の1万7400人から3倍強に達した。少子化が進む一方で、晩婚化などで不妊に悩み、治療を受ける夫婦が増えているからだ。
(中略)
体外受精は、妻の年齢が上がれば、妊娠・出産率は下がる。成功率が高い若い世代は、経済的に余裕がないことが多く、高額な体外受精に進むのをためらう傾向がある。日産婦のデータをまとめた埼玉医科大の石原理おさむ教授(産婦人科)は「国は不妊治療の経済負担を軽減するよう検討を進めているが、不妊に悩む若い世代を手厚く支援し、早めに治療に踏み切れるような制度設計を行ってほしい」と話している。
------------------------------------------------------------------------------
流産・死産繰り返す「不育症」治療に助成制度…政府、来年度予算へ調整
2020/11/07 15:43 読売
政府は、妊娠しても流産や死産を繰り返す不育症について、新たに助成制度を設ける方針を固めた。政府内に作業班を設け、年内にも支援方針をまとめる。2021年度予算案に必要経費を盛り込む方向で調整している。
菅内閣は、不妊治療への公的医療保険の適用を看板政策に掲げている。不妊症は、妊娠を望む健康な男女が避妊をしないにもかかわらず一定期間、妊娠しない状態をいうが、不育症は妊娠に至っても流産や死産を2回以上繰り返す状態を指す。1人の女性が生涯に出産することが見込まれる子供の数を示す合計特殊出生率は2019年に1・36となり、4年連続で低下した。政府の想定以上のスピードで少子高齢化が進んでおり、包括的な対策を進める上では不育症への支援も欠かせないと判断した。
政府は月内にも、坂井学官房副長官をトップとした作業班を設ける。厚生労働省や内閣府の担当者らで構成し、不育症に詳しい医師や有識者からの聞き取りを通じて適切な検査や治療法を洗い出し、支援策を探る考えだ。坂井氏は「少子化対策を考える上で重要な課題で、強い問題意識を持っている」と強調する。
厚生労働省などによると、不育症患者の半数以上が原因不明で、国内患者数は推計約140万人に上るとされるが、国の助成制度はなかった。東京都など12都道府県と京都市など26市は独自の助成を導入している。適切な治療によって出産できるケースも多いが、検査や治療の費用は高く、公的医療保険の適用も一部の事例に限られるため、支援を求める声が出ている。
日本不育症学会の杉浦真弓理事長(名古屋市立大教授)は「妊娠前の検査やカウンセリングを通じた適切な管理で不育症患者の85%は出産できる。国の支援が新設されれば患者にとって大きな心の支えになり、少子化対策にも直結するだろう」と話している。
◆不育症=妊娠しても流産や死産を2回以上繰り返してしまう状態で、男女いずれかの染色体異常や子宮の病気などが原因で起きるとされるが、原因が不明な場合も多い。
-------------------------------------------------------------------------------
不妊治療助成を増額 政府方針…所得制限も撤廃
2020/11/15 05:00 読売
メモをする
政府は、不妊治療の助成制度を拡充し、治療1回あたりの助成額を増額する方針を固めた。所得制限も撤廃する。不妊治療の保険適用が実現するまでのつなぎとして治療を受ける人への支援を強化する。2020年度第3次補正予算案から必要な経費を計上し、早ければ今年度中の実施も視野に入れている。
現在は、体外受精や顕微授精などの費用について、初回は30万円、2回目以降は15万円を助成している。これを初回は40万円、2回目以降は30万〜40万円に引き上げる案を軸に検討する。
また、助成制度を利用するには、夫婦の合計所得が730万円未満であることが条件となっているが、この所得制限も撤廃する。保険適用されれば、加入者は所得に関係なく保険を利用できるようになるため、これに合わせる。
通算6回(40〜42歳は3回)を上限としている助成回数も、出産すればこれまで受けた回数をリセットすることを検討している。
厚生労働省は現在、不妊治療の実施件数や費用などの実態調査を進めている。政府は調査結果を踏まえ、必要となる財源規模などを精査する。
-----------------------------------------------------------------------------------------
9月30日の記事の中で、「菅首相は少子化対策として不妊治療の保険適用を掲げ、厚生労働省が検討」として、「不妊治療・体外受精の増加」が「少子化対策」と結びつけて論じられています。
11月15日の記事では、さらに「所得制限も撤廃」と報じられていますが、果たして晩婚などのため不妊の夫婦に「体外授精の費用負担」という経済支援をする事が、有効な「少子化対策」になるのでしょうか。
それを確認するには、経済的な理由で体外授精(つまり出産)を断念した(低所得)夫婦の数がどれだけで、経済的な支援によりどれだけの出生数の増加が見込めるかを調べる必要があります。なぜなら「断念組」以外の(高所得)夫婦は自費でも体外受精をしているのであり、たとえそれに該当する夫婦が支援を受けて「体外受精→出産」に至ったとしても、支援が出生数の増加に結びついたとカウントすることはできません。単に、支援を受けなくても「体外受精→出産」ができた夫婦に、経済的な負担を軽くする支援をしたと言うに過ぎません。
健康保険が無くて病気になっても、病院に行ける人は自費で行って病気を治すことに変わりが無いのと同じです。
しかるに記事には支援の対象となる低所得不妊夫婦の数について、単に「多い」、「多く」、「傾向がある」とあるだけで、その多さの程度も根拠となる具体的なデータも何も示さずに、支援が少子化対策として多大な効果が見込めるかのように主張しています。ずいぶんいい加減な話と言わざるを得ません。
いい加減な話がまかり通っているのは、この提案の目的が少子化の解消ではなく、体外授精をする女性を経済的に支援することだけであり、「少子化云々」は付け足しの口実に過ぎないからではないのでしょうか。
所得の多寡を問わず、「体外受精」の費用を支援すると言う事は、当事者にとっては朗報でしょうが、支援によって現状(5万6979人)の体外受精数がどれだけ増加するかは分かりません。また体外受精児が増えたとしても、それは単に「晩婚化による不妊症の増加→出生数の減少」の一部を回復させたと言う「対症療法」に止まり、本来の積極的な意味での少子化対策、すなわち「晩婚化による不妊症の増加」の解消としては役に立っていないと言うことは明白です。
それを放置したままでの体外受精の増加では、少子化対策の上で効果があったとは言えず、現状15人に1人の体外受精児が更に10人に1人と、日本人の生殖能力が更に「劣化」するとことにしかなりません。
グラフ(2)
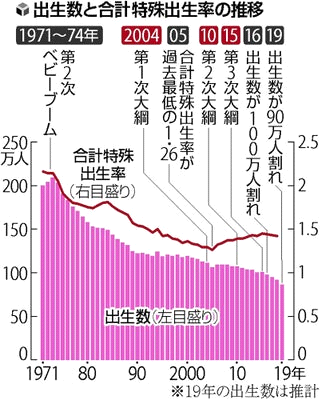
2020年5月30日 読売新聞(朝刊)
記事のグラフ(1)の人工授精件数増加の推移と、上記グラフ(2)の出生数と合計特殊出生率の推移のグラフを合わせて見比べれば、両者は正反対の動きを示しており、単純な見方をすれば、「体外人工授精の増加に比例して、少子化が加速している」と言えます。体外人工受精に対する支援で、少子化が改善・解消するとは思えません。
少子化対策には苦い経験がたくさんあります。長年少子化対策として、子育て支援が叫ばれ、保育所をたくさん作ったり、働く母親の育児休暇を創設したりと、様々な支援を充実させてきましたが、少子化には全く効果が無く少子化は改善せず加速するばかりでした。結果的には少子化対策は共働き社会(男女共同参画社会)の実現を強行する人達に食い物にされただけに終わったのです。
次に記事の中で「少子化が進む一方で、晩婚化などで不妊に悩み、治療を受ける夫婦が増えている・・・」とも述べられていますが、これはあたかも「少子化の進行が原因で、晩婚化・不妊症の増加を招いている」かのような書き方です。しかし「少子化」が「晩婚」の原因とは考えられませんから、どちらが原因かと言えば、「晩婚」が「不妊→少子化」の原因と言うことになるはずです。
これは少子化を論じていながら、その原因を正しく認識できていないか、あるいは原因と結果を逆さまのように論じて、高額な体外受精費用負担の問題を無理矢理少子化問題と結びつけてこれに便乗して、少子化対策としての有効性の有無に拘わらず、支援を正当化・実現せんと意図しているように見受けられます。特に今回の支援では従来の所得制限の撤廃も予定されており、単なる少子化対策とは別の“意図”を感じさせます。
「不妊症」は、「症」の字が付いていることから明らかなように「病気」です。特定の病気が急拡大していることは、何か原因(背景ではありません)があるはずです。患者に対しては、当面の治療が必要である事は間違いありませんが、行政は“対症療法”だけに終わることなく、その急増の原因を把握して、その除去に努めなければなりません。
それをせずにこのまま「体外人工授精」に対する費用支援だけを拡大し、「不妊症の増加」を放置すれば、やがて日本の体外人工授精児の比率は高率化の一途をたどり、高いリスクに晒される恐れがあります。
女性の年齢が上がるに従って不妊が増加し妊娠にブレーキが掛かることは、生物学的な必要があっての自然のブレーキである筈です。「高齢出産」は母子双方に取ってリスクが高いのです。それにも拘わらず、この自然のブレーキを人工的な医療措置で解除せんとすることは母・子それぞれの健康・安全に対してのリスクを増大する事になります。
しかるに行政のどこからも、医師・医療関係者、マスコミからも原因の把握と・その除去を求める声が聞こえてきません。
なぜでしょうか。彼らはその原因が何であるかを(うすうす)知っていて、それが自分たちに都合が悪い事実であるために、“知らぬ振り”をしているのです。
その事実とは、「不妊」の増加の原因は「晩婚化」の増加であり、その原因は男女の役割分担を完全否定する「男女共同参画(女も外に出て働け)社会」の進展です。
晩婚が不妊症増加の原因と分かっているのなら、晩婚をなくす方策を議論すべきであり、晩婚化にブレーキをかけるのが正しい対処の仕方と言うべきです。
更に11月7日の記事にある「不育症」支援については、「菅内閣は、・・・政府の想定以上のスピードで少子高齢化が進んでおり、包括的な対策を進める上では不育症への支援も欠かせない」、「坂井氏は『少子化対策を考える上で重要な課題で、強い問題意識を持っている』と強調する」とありますが、「不育症」支援を少子化対策として実施するのか、少子化対策になるのかが明確ではありません。
「不育症」については、「半数以上が原因不明」、「国内患者数は推計約140万人」、「出産できるケースも多い」、「85%は出産できる」、「染色体異常や子宮の病気などが原因で起きるとされるが、原因が不明な場合も多い」などの断片的な情報があるだけで、現状についても正確な情報が示されておらず、「不育症」を少子化対策の対象とすべきなのか、現段階では不明と言わざるを得ません。「染色体異常」が原因であれば、少子化対策としての支援対象としては不適である可能性も否定出来ません。
体外人工受精の費用の支援によって、体外受精件数増加の効果が確認できたとしても、それはあくまで少子化対策と言うよりも不妊症増加問題に対する対症療法に過ぎず、少子化問題とは切り離して考えるべき問題です。それと並行して晩婚(それ以上に未婚)の増加という根本原因に手を付けなければ、少子化の加速に歯止めは掛かりません。
令和2年11月19日 ご意見・ご感想は こちらへ トップへ戻る 目次へ